
Omicron突变株的横空出世,给了所有已上市的“抗新冠武器”一次大考 | 图源:
导 读
近日,国内首个新冠单克隆中和抗体药物安巴韦单抗/罗米司韦单抗联合疗法(前称为BRII-196/BRII-198联合疗法)获应急批准上市,一些报道将其喻为“新冠特效药”。但很快有实验室发布假病毒中和实验结果,指出包括BRII-196在内的全球多个已上市中和抗体对Omicron突变株中和能力大幅下降,舆论哗然。
但对突变株的失活是否代表中和抗体药的失败?科学家们能否找到对突变免疫的“万能抗体”,以及抗体药与小分子药分别如何影响新冠疫情?对于缺少详细数据的药物研发新闻,我们如何看待?
撰文|刘楚
访谈|陈晓雪 刘楚
责编|陈晓雪
12月8日,腾盛博药的新冠病毒中和抗体联合治疗药物安巴韦单抗注射液(BRII-196)和罗米司韦单抗注射液(BRII-198)获国家药监局(NMPA)应急批准上市,成为国内首款获监管机构批准上市的单抗药物。从全球范围看,腾盛博药已向美国FDA递交紧急使用授权(EUA)申请,BRII-196/BRII-198有望成为第四款获得FDA授权使用的中和抗体药物。
然而,Omicron突变株的横空出世,给了所有已上市的“抗新冠武器”一次大考,全世界的新冠疫苗厂家、药企与都在自行或委托实验室来测试自己的疫苗、药物对Omicron突变株是否仍然有效。
而陆续公布的实验结果指标都指向中和抗体:一些疫苗或药物对于Omicron突变株的中和抗体能力下降明显,还有一些仍然显示活性。
为什么科学家们如此关注Omicron对中和抗体的影响?中和抗体和已上市的中和抗体药物、新冠疫苗、小分子药物的关系又是什么?
1
什么是中和抗体、单克隆抗体药物?
中和抗体是一种具有保护作用的治疗性蛋白质,可以通过中和或抑制病原体的生物学活性来保护细胞免受侵害。以新冠病毒为例,一旦发生自然感染或接种疫苗后,人体的免疫系统会产生针对新冠的特异性抗体——这类蛋白质能够抢先与新冠病毒的刺突蛋白(Spike glycoprotein,S蛋白)结合,从而阻断病毒与人细胞ACE2受体结合,进而影响病毒在人体内复制。
新冠康复患者的血清中含有大量中和抗体,在新冠疫情早期暴发时含有中和抗体的血清成为临床治疗新冠的重要手段之一。
除此之外,接种疫苗也可以刺激人体的免疫系统从而产生中和抗体。
与康复病人血清相似,接种疫苗产生的中和抗体也是多种多样,加上个体差异,相同剂量的疫苗注射后,不同个体所产生的的中和抗体滴度也不同。
一些研究显示,新冠疫苗诱导的中和抗体滴度越高,对应的有效性也越高 [1]。同时,随着时间推移,疫苗接种者体内中和抗体滴度大幅降低时,新冠疫苗防感染与轻症的能力也在下降 [2]。
中和抗体除了在疫苗接种与自然感染诱导的免疫保护中起着重要作用,也被用于研发一大类新冠治疗药物——单克隆抗体药。
刺突蛋白与ACE2受体直接结合的区域称为受体结合区域(Receptor binding domain,RBD)。单克隆抗体一个非常明显的作用机制是直接与ACE2竞争与RBD的结合,当RBD被抗体占据后无法再与ACE2结合,便阻断了新冠病毒感染人体细胞的路径。此外,还有一类单克隆抗体可以通过非竞争的方式来阻断病毒,比如通过与刺突蛋白结合使得RBD结构发生改变,同样可以达到阻止病毒与ACE2结合的目的。
而单抗药物的研发,就是在众多新冠中和抗体里筛选抗病毒能力优良的单克隆抗体,然后通过人工改造,进一步提升抗病毒能力或延长半衰期,最终通过生物工程大规模生产,制备成单克隆抗体药。
以刚上市的BRII-196/BRII-198联合疗法为例,由深圳市第三人民医院从新冠康复患者血清中筛选出200多株抗体,清华大学张林琦团队鉴定筛选出BRII-196和BRII-198两个有效抗体,腾盛博药负责药物的国际三期临床试验。
腾盛博药旗下控股公司腾盛华创CEO罗永庆在新闻发布会上介绍,这一对抗体会结合在新冠病毒刺突蛋白的受体结合区RBD的不同表位。其中BRII-196与新冠病毒刺突蛋白结合的部位和人体细胞的ACE2的受体结合的部位非常重叠,是高度保守区域,才能保证不容易产生突变与逃逸;而BRII-198跟新冠病毒刺突蛋白结合的部位和BRII-196是不重叠的,是另外一个表位。
“这两个单抗的结合,除了可以阻止新冠病毒S蛋白和人体ACE2受体结合外,还能阻止刺突蛋白跟ACE2结合后的细胞膜融合。因为病毒进入细胞不光要结合人体的ACE2,还要在细胞表面要进行融合,才可以进入人体的正常细胞。” 罗永庆说。
目前,美国FDA已经紧急授权礼来LY-CoV016/LY-CoV555、再生元(Regeneron)REGN10933/REGN10987、葛兰素史克(GSK) VIR-7831,GSK4182136等抗体药物用于特定免疫抑制人群的临床治疗。此外,上述前两种疗法以及最新授权的阿斯利康AZD8895/AZD1061还被批准用于暴露后预防使用 [3-4]。
从临床试验与真实世界使用的结果看,在感染早期使用这类单抗药物可以大幅降低感染者发展为重症的风险;而对一些高危人群,还能作为预防性质的被动免疫,减少感染风险 [5]。
不过,香港大学李嘉诚医学院生物化学系教授、病毒学家金冬雁告诉《知识分子》,单抗药物作用的窗口很窄,在感染后很短的几天才有用(注:目前欧美主要是在感染发生后10天内使用),一旦病人发展成重症,身体内的中和抗体实际上是非常多的。
“(临床治疗)一开始是抗病毒,到后面主要是抗炎,病人最终死亡是因为细胞因子风暴,而不是因为病毒。”金冬雁说。
2
如何检测与预测病毒突变对中和抗体的影响?
随着新冠病毒的突变,无论是基于何种策略筛选的单抗,都将面临病毒免疫逃逸的风险。
长期关注新冠病毒药物研究的免疫学博士周叶斌解释称,由于抗体识别本身的特征,对于一个单克隆新冠中和抗体来说,它识别的位点都只是刺突蛋白上极小的一个片段,一般只是几个特定的氨基酸。如果病毒在某个中和抗体识别的位点上发生了突变,例如本来是氨基酸A,突变后成了氨基酸B,那么这个中和抗体可能就无法再有效识别该位点,也就会导致中和效率下降,甚至丧失中和能力。
而要检验病毒突变对于现有疫苗或者抗体药物的影响,一个重要手段就是病毒实验。
以血清中和实验为例,研究人员会从新冠康复者以及疫苗接种者体内提取血清,观察不同稀释倍数的血清阻断真病毒或人工构建的假病毒感染细胞的能力。一般来说,科研人员会设定一个阻断终点——比如对病毒细胞感染数量降低50%,达到这一终点需要稀释的血清倍数越高,那么意味着血清里中和抗体也越多,这个稀释的倍数就是我们所说的滴度。
而病毒突变对某一类中和抗体(包括自然感染康复者血清中和抗体、接种疫苗人群产生的中和抗体、单克隆抗体药物)的影响,可以比较同样的血清对不同病毒株的中和结果。
周叶斌解释说,如果一个突变株需要更多的血清来中和,那么就意味着对于这个突变株,血清里的中和抗体能力下降了。如果用单克隆抗体来取代血清做中和实验,我们就能检测一个抗体对新冠病毒的抑制效果。如果突变株导致单克隆抗体中和能力下降,那么实验里会需要用更高浓度的抗体取得抑制效果。
值得注意的是,相比单抗药物,自然感染的康复人群和接种疫苗者体内产生的免疫力,除了多种多样的中和抗体外,还有记忆B细胞、T细胞免疫等等。
换句话说,即便疫苗接种人群的血清中和抗体下降,也并不意味着疫苗就完全失效。相反,单克隆抗体抑制病毒的机制非常单一,作为药物使用时,通过注射人体内产生的抗体数量是已知的,因此一旦出现实验里无法中和突变株的情况,那就意味着这个抗体药失效。
新冠突变株Omicron出现后,科学家发现这个突变株在刺突蛋白上超过30个突变,其中在RBD上有15个突变。这么多的突变自然很有可能影响中和抗体识别的位点,进而威胁疫苗与单克隆抗体药物的有效性。
12月9日,北京大学谢晓亮研究组通过预印本论文网站上传了一项研究结果 [6],检测了Omicron的RBD突变对九种获得监管部门授权紧急使用的单抗药物的影响。
从中和实验结果看,对于Omicron,礼来、再生元、阿斯利康的联合单抗都分别呈现出不同程度的失效,只有Vir-7831与DXP-604能抑制Omicron突变株。其中,由GSK联合Vir研发的Vir-7831是从SARS康复者血清中分离出来的,属于保守位点;而DXP-604则是由国内药企丹序生物与北大谢晓亮团队共同研发的单抗药物,目前正在国内开展二期临床试验。
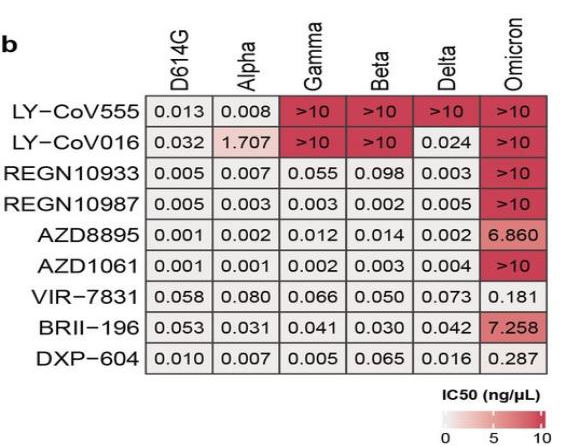
图1 北大团队检测了九种单克隆抗体药中和不同新冠病毒突变株的效力 | 图源[6]
此外,论文显示腾盛博药获批联合疗法中的抗体BRII-196对Omicron失活,但未显示另一个抗体BRII-198的结果。对此,腾盛博药紧急发布公告 [7] 称,BRII-196/BRII-198联合疗法仍然保持对Omicron突变株的中和活性。
12月10日,张林琦告诉《知识分子》称,其所在的清华大学实验室近期也针对Omicron突变株做了中和实验,结果显示BRII-196中和Omicron的效果的确下降明显,但BRII-198仍然保持活性,中和效果甚至相比其他突变毒株略有上升。
“对于病毒的突变肯定是有预期的,所以我们在选择的时候也是明确找两个机制不同的位点联合用药,目前实验结果来看(对Omicron突变株)还是有一个比较高的结合和中和水平。” 张林琦说。
但对于具体实验数据,张林琦称论文仍在数据整理阶段,之后会通过投稿学术期刊发布。而对于北大团队为何没有检测BRII-198抗体,丹序生物也通过公众号发文 [8] 解释称:“BRII-198没有公布序列,故没有进行分析。”
12月14日,华裔病毒学家、哥伦比亚大学医学院教授何大一团队发表在预印本网站上的一篇论文 [13] 显示,针对Omicron突变株的中和实验中,19个抗体里仅有BRII-198仍显示有效,但论文也提及,由于Omicron还有一些具有更多突变的分支,是否仍有效需进一步检测。
3
抗体药物与疫苗、小分子药物如何影响疫情?
“这一结果并不意外,葛兰素史克与Vir之前也在新闻发布会中确认了Vir-7831对Omicron仍会有效 [9]。面对可能来袭的Omicron,一些国家可能需要调整使用单克隆抗体治疗药物的策略,根据不同突变株做药物选择。”周叶斌评论说。
不仅是已上市的九个抗体药物,北大团队此次研究共选择了247个中和抗体检测对Omicron的中和效果,这些中和抗体包括研究组自己从新冠康复者、新冠疫苗接种者、接种了新冠疫苗的SARS康复者中鉴别出来的抗体,以及全球其它科学家分析鉴别的抗体。
从结果看,由于Omicron上大量的突变,很多中和抗体都受到了影响。甚至由于突变数量多,单纯考虑单个突变对中和抗体的影响已经不适用,总体而言,247个中和抗体中,超过85%都被Omicron逃逸了 [6]。
“这一发现显示当多个突变同时出现时,对免疫逃逸的影响很可能不再是单个突变影响的集合,对今后突变株的研究极有启发意义。“周叶斌评论说。
在研究中,北大团队将247个中和抗体受不同突变影响分为六类。其中,有四类都是直接影响刺突蛋白RBD与ACE2受体的结合,被归为A-D组。这四类抗体往往是以往筛选过程里中和能力较强的抗体,目前在研的单克隆抗体药物大多来自于这几类抗体。但不幸的是,这些抗体也特别容易受到RBD突变的冲击。
而剩下的两类抗体E、F组,在数量上非常稀有,主要来自于SARS康复者血清。从作用机制看,这类抗体很少直接与ACE2竞争结合位点,因此抑制新冠的能力往往要弱于A-D组的抗体。但面对大量突变的Omicron,尽管也受到部分突变影响,但部分E、F类抗体仍维持了中和能力。
周叶斌认为,这项研究意义在于,今后我们或许可以根据一个中和抗体结合的位点来判断它是属于哪类中和抗体,受到Omicron或Omicron上的某些突变的影响。
金冬雁则表示,个别抗体药对于突变株的失活是意料之中,“抗体不是设计出来的,能做的只有不断尝试(trial and error),也许像能够同时中和SARS和新冠病毒的抗体所针对的位点相对保守一些,但是这一些针对保守的中和能力有可能很弱。”
他认为,从疫情发展来说,疫苗公司可以很快研发出针对新突变株的疫苗,而感染过Omicron突变株的康复患者体内也会马上出现新的中和抗体,“选择一个新的抗体意味着再尝试一波,但是关键问题在于有没有机会用,很可能还没有获得监管机构批准就已经失效了。”
面对这种随时可能因为病毒变异而影响抗体效果的风险,张林琦此前对媒体表示,“其实目前我们手里有很多‘备胎’,同时我们也要和企业、医院做好无缝对接,以确保万一研究成果被‘归零’时,还有足够强的实力和速度做好下一步准备。”
既然如此,科学家是否能够找出一种 “万能抗体” 呢?
对此,在与《知识分子》的交流中,张林琦认为,千万不能低估了病毒变异的能力,“像我们跟艾滋病较量这么多年,确实感到艾滋病病毒包括其他一些病毒,还暂时克服不了。”
“民众需要接受这种不确定性,其实相比艾滋病毒的 ‘狡猾’,新冠病毒要 ‘蠢一些’。新冠疫情暴发一两年内我们已经研发出了这么多种疫苗、抗体药物,而艾滋病毒已经30年了,科学家也没有攻克它,所以我们还是需要耐心。”张林琦说。
除了抗体之外,现有的新冠疫苗和小分子药物对Omicron的中和实验结果也陆续出炉。其中,南非的科学家发现,针对Omicron辉瑞/BioNTech疫苗接种者的血清中和抗体下降40倍 [10];辉瑞表示小分子口服抗病毒药Paxlovid初步的生化实验结果,显示针对Omicron仍有效 [11];此外,科兴生物称最新实验室研究结果表明,接种两剂次疫苗后的血清中和抗体阳性率为35%(7/20),48份接种三剂次疫苗后的血清中和抗体阳性率为94%(45/48)[12]。
值得注意的是,这些体外实验结果并非 “一锤定音”。张林琦强调,“金标准一定是临床上的,我们需要更多的流行病的数据,更多当地的临床一线医生研究结果,然后我们才能知道病毒到底致死率和传播率怎么样,到底逃逸能力多强,对于整个科学界,特别是在这方面,如果不到临床,我们都很难下结论。”
金冬雁也认为,目前Omicron的实际影响还有待观察,即便疫苗公司可以很快研发出针对Omicron的疫苗,“但跟做抗体是一样,再做一波努力,但是有没有机会给你用需要看Omicron是不是真的占优势,需要看病毒的发展趋势,现在亚洲还没占优势,欧洲有一些。”
“如果说Omicron本身很弱,那么(研发新疫苗或抗体)也没必要。现在也没有证据证明Omicron很强,只是大家不放心。即便是发生突破感染,也可能用不上新的抗体,因为感染人群身体里会自己产生很多抗体。” 金冬雁告诉《知识分子》。
除了临床治疗使用,美国FDA还批准了三款单抗药物用于特殊人群暴露后预防。对此,腾盛华创CEO罗永庆表示,“注射用的抗体和注射疫苗而产生的抗体不是替代,是一个互补的关系。对于某些免疫力比较低下的人,比如说年纪特别大的,有糖尿病、高血压、呼吸道疾病或者是肝病肾功能不全等,本身免疫力不是很强,注射疫苗不能产生足够的抗体,免疫力反应不强,或者免疫力很弱。对于这样的人,如果直接注射一针抗体,让他产生被动免疫,降低他被感染的风险,属于暴露后预防。”
亚利桑那州立大学药学院副教授王俊则指出,单克隆抗体药物通过改造可以延长半衰期,在人体内保持较长的活性,但是每出现一个新变异株都需要重新测定活性,相比之下接种疫苗则可以产生很多不同的抗体,即便一部分抗体可能因为病毒突变失活,但一般都仍有一些是有效的。
罗永庆也对媒体表示,疫苗是第一线预防的手段,因为从大规模应用的角度而言,疫苗是有优势的。而对于重点人群,包括免疫力有缺陷的人,抗体能够提供确定性保护。但是在应用上,还是应该以疫苗作为第一道防线,然后抗体作为重点防护,这是一个比较合理的策略。
金冬雁直言,接种疫苗或者加强针仍然是目前应付新冠疫情最实用的方案,“打了疫苗会产生抗体,如果免疫缺损的病人没有出现抗体,那么多打几针也会出现(足够多的中和抗体)。”
参考资料:
[1]
[2] (21)02183-8/fulltext#:~:text=Effectiveness%20against%20infections%20declined%20from,%E2%80%9351)%20after%205%20months
[3]
[4]
[5]
[6]
[7]
[8]
[9]
[10]
[11]
[12]
[13]
0
推荐




 京公网安备 11010502034662号
京公网安备 11010502034662号 