阅读:0
听报道
撰文 | 王承志
责编 | 陈晓雪
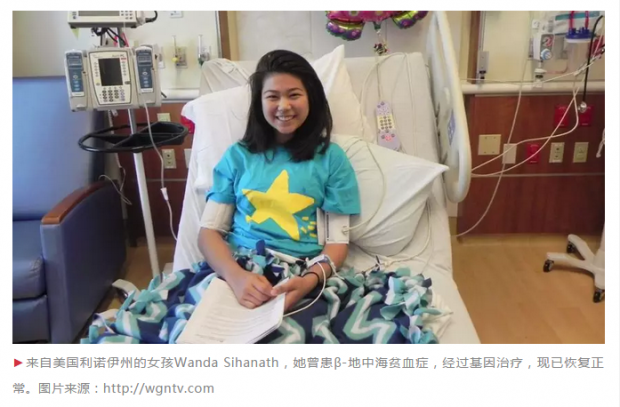
旺达·西哈纳(Wanda Sihanath)是一个22岁的美国女孩,出生在拥有一望无际的绿色大农场的伊利诺伊州。
小时候,她被父母送去学芭蕾舞。在训练中,她比其他舞伴更加容易疲劳,甚至很快,她便病倒了。
经过诊断,医生发现她得了β-地中海贫血症。
β-地中海贫血症是一种遗传性血液疾病,由一个叫做HBB的基因发生突变而产生。这个基因负责产生血红蛋白,而血红蛋白是我们血液中运输氧气的红细胞的主要成分。当HBB基因发生了突变而不能产生正常的血红蛋白,就会导致溶血和严重贫血。
这种疾病分布很广。正如它的名字所呈现的,它在地中海附近发病率很高。另外,在北非、中东、印度、中亚和东南亚,这种疾病的发生频率也很高。据估计,全球每年患上该病的人数达到10万。
这种疾病的标准治疗方法是使用基因型相近的亲属的骨髓移植——通常需要亲兄弟姐妹。但是,大多数人都无法找到可以做骨髓移植的供体。即使能找到基因型相近供体,发生免疫排斥等严重副反应的几率也很高。对于大部分β-地中海贫血症病人,终生输血才能维持生存,避免严重的并发症。这给病人带来沉重的经济负担,也大大降低了生活质量。
从14岁起,西哈纳开始接受输血治疗。每个月,她要到医院输血才能维持正常生活。
直到2014年,她参加了一项临床试验,并成为了第一位受试者。
在这项试验中,医生把她的骨髓干细胞从体内分离出来,并且用一种经过改造的病毒把正常的HBB基因“输入”到这些细胞。然后,她再一次接受了输血。不同的是,这次输入的是含有她自己骨髓干细胞的血液。
神奇的事情发生了。自这次输血后,西哈纳再也没有输过血。她的身体恢复了正常,就像没有得过这种遗传病一样。目前,西哈纳在亚利桑那州立大学学习生物医学工程。
这次临床试验一共招募了22名患有β-地中海贫血症的受试者。试验的4年中,有15位受试者没有再接受过输血治疗,另外7名受试者的输血次数显著减少。2018年4月,《新英格兰医学杂志》刊发了一篇关于该临床试验的论文。
基因治疗的神秘面纱
西哈纳和其他21位受试者接受的治疗为基因治疗。顾名思义,这种疗法所针对的靶标是人的基因。虽然名字很新潮,但其实这并不是什么刚刚诞生的技术。
早在1960年代,通过对劳式肉瘤病毒的研究,美国遗传学家霍华德·特明(Howard Temin,1975年诺贝尔生理学或医学奖得主)发现病毒可以把遗传物质带入细胞并稳定地遗传下去。这激起了科学家们极大的兴趣,因为这个实验从理论上证明可以使用病毒把任何需要的基因带到细胞里。
同时期的另一位遗传学家爱德华·塔特姆(Edward Tatum,1958年诺贝尔生理学或医学奖得主)在一次研讨会上说:“我们能够预见病毒将为人类带来福祉,比如对体细胞遗传学的理论研究,还有可能用于基因治疗......长远来看,我们甚至可以乐观地认为,我们可以分离、设计或者合成新的基因,并用这些新基因对有特定器官中有缺陷的细胞进行治疗。”
随后的1970年代至1980年代,科学家开发了多种基因载体并在很多动物模型中进行了实验。加利福尼亚大学洛杉矶分校(UCLA)的马丁·克莱因(Martin Cline)教授率先在小鼠中成功转入了一个有活性的基因,建成了世界上第一只转基因小鼠。
1979年春天,克莱因觉得是时候将动物的实验推广到人体了。他向UCLA的人体试验委员会提交了申请,希望对β-地中海贫血症的病人进行相同的试验。遗憾的是,他在没有等到UCLA机构审查委员会的批准时就启动了试验,在意大利和以色列分别找了一名受试者进行骨髓干细胞基因治疗。这立刻招致了多个部门和委员会的叫停,克莱因教授也因此失去了他在UCLA的系主任职位以及各种科研经费。
就这样,人类的第一次基因治疗人体试验在还没有任何结果的时刻终止了。
与此同时,美国另一位遗传学家威廉·安德森(William French Anderson)受到麻省理工学院的理查德·穆里根(Richard Mulligan)在1984年发表的一项研究启发,尝试改造一种莫洛尼鼠白血病病毒(MoMLV)用于基因转移。在经过各种动物实验后,安德森向FDA人类基因治疗分委员会提交了人体试验的申请,但遭到了否决。安德森锲而不舍地要求全体委员表决前举行公开听证会。终于,在经过漫长讨论和听证以后,FDA于1990年9月14号批准了安德森的申请,这也是第一例获批的人体基因治疗试验。
安德森和他的团队选取了两名患有腺苷脱氨酶缺乏症的儿童。这种病又称为重症联合免疫缺陷症,是由于腺苷脱氨酶基因突变而失去活性造成,病人表现为几乎完全失去机体免疫力。两名受试者中的一位叫做阿善堤·德西尔瓦(Ashanti DeSilva),这个女孩对治疗产生了良好的反应,医生也证实她被改造后的白细胞可以产生正常的腺苷脱氨酶。在其它辅助治疗下,德西尔瓦一直健康地活到现在。第二年,另一名叫做辛迪·凯思克(Cindy Kisik)的女孩也接受了安德森团队的治疗,这次治疗也获得了成功。安德森因此被称为“基因治疗之父”。不过,安德森后因被指控长期性侵他的一名中国合作伙伴的女儿而锒铛入狱,直到这个月(2018年5月)获释。

安德森试验的成功迅速点燃了医学界的热情。此后的十年,各国纷纷上马各种基因治疗的临床试验。很多科学家和医学家也预测基因治疗将很快成为常规医疗手段。然而,这种热情很快被泼了一盆冰水。
突入其来的打击
1990年代,基因治疗的临床试验在各个国家如火如荼地开展起来。1999年,宾夕法尼亚大学开展了一项针对鸟氨酸氨甲酰基转移酶缺乏症(OTCD,orinthine trascarbamlase deficiency)的临床试验。这是一种单基因遗传病,患者因OTC基因突变而不能正常代谢蛋白质。通常这种病会导致胎儿致死,但也有少数病人能够存活,但是必须严格控制饮食和每天服用大量药物。
杰西·格尔辛基(Jesse Gelsinger)就是这种疾病患者中的幸运儿,在经过各种治疗和无数次死里逃生的住院,艰难地活到了18岁。当他听说了宾大在进行这种病的一种新疗法临床试验后,他便来到费城找到了这项试验的研究机构。虽然他抱有治病的希望,但研究人员告知他目前还只是安全性试验阶段,或者说他将接受一个空的“基因载体”来使医生评价这种疗法的安全性,因而他还无法直接从试验中获益。格尔辛基在得知这一情况后还是自愿加入试验,并签署了知情同意书,期望能够对患有相同疾病的病友做出贡献。医生告知他和他的家人这个试验风险很小,是一种把正常基因转移到肝脏细胞里的新疗法。
然而,在接受了这种疗法后,格尔辛基很快因血氨急剧升高而导致多器官衰竭和昏迷。数天后,他的家人在没有任何希望的情况下决定撤除医院对他的生命支持。
格尔辛基的生命永远定格在了18岁。

起初,格尔辛基的家人认为这是一起无法预见的悲剧,并未怪罪研究人员,还发表声明支持医院对该疗法的继续研究。但其后的调查令形势急转直下,这项试验的研究人员被发现同时存在多种违规试验情况。
首先,调查人员发现前期的动物实验中,有两只猴子在治疗过程中死亡了。这些信息在研究单位送给美国国立卫生研究院(NIH)评审的材料中出现了,但在格尔辛基的知情同意书中并没有展示。
更严重的是,在格尔辛基之前的受试者中实际已经出现了严重的不良反应,但研究人员不但没有告诉格尔辛基,甚至没有向管理机构报告这一情况。而更让人不能接受的是,事后的调查显示,这远远不是个案,在从1990年开始的多个基因治疗试验中,只有不到6%的不良反应被如实汇报。
如果这项试验的研究人员是怀着“促进科学,造福人类”的崇高目的而选择忽略一些不良的结果,那么在道德上还可以勉强让人有些许原谅。但随后的调查显示主持这项研究的詹姆斯·威尔逊(James Wilson)教授实际上是参与这项研究公司的股东,而这个公司正急需通过良好的试验结果去申请专利并融资。威尔逊以宾大教授的身份主持了研究,却并未告诉格尔辛基等受试者他实际是参与研究的商业公司的利益相关者。
后面的故事我们可以想象了,格尔辛基的家人在悲痛中将威尔逊和其他研究者告上了法庭。美国FDA也对宾大进行了严厉的制裁。然而这一切却换不回格尔辛基年轻的生命。
随着媒体对这一事件的揭露,这一悲剧在美国掀起了轩然大波,也引发了人们对基因疗法的担忧和恐惧。科学界也发现,无论一种疗法在科学上多么站得住脚,如果没有严格的安全监管,也会暴露巨大的问题。
那么是否只要一切符合安全监管的要求,就一定能保证新疗法的安全?很快,一起新的试验又给科学界上了沉重一课。
安德森使用MoMLV病毒载体治疗重症联合免疫缺陷症的成功鼓舞了很多科学家,使得很多研究者竞相仿效。1999年开始,英国和法国的科学家们使用类似的病毒载体进行了另一种免疫缺陷遗传病(连锁重症联合免疫缺陷,SCID-X1 )的治疗试验。这一次,他们决定比安德森更进一步,直接修改产生白细胞的“母亲”——骨髓干细胞。这样能够避免病人多次地输血治疗,因为白细胞的寿命很短,而骨髓干细胞可以源源不断地产生白细胞。研究人员把经过改造的骨髓干细胞注射给一些患病的婴儿,在经过两年多的观察,研究者们发现受试的病人免疫机能得到了良好的恢复,也没发现严重的副作用。研究者们欢欣鼓舞地把试验结果发表在2002年的《新英格兰医学杂志》上。
然而,研究人员沉浸在成功的喜悦还没几个月,法国的研究中心发现试验中的一位小病人发生了白血病。到了第二年,法国的研究中心又发现了4例白血病。如此集中地发病显然不是偶然现象,科学家经过研究发现MoMLV病毒载体在骨髓干细胞中整合入基因组的位置激活了LMO2基因,而这个基因是已知的白血病诱因。虽然真相大白,但代价是惨重的。
接二连三的负面新闻使民众对基因治疗产生了抵触心理。一些团体向当时的美国重组DNA咨询委员会(Recombinant DNA Advisory Committee)提出提案,要求除了那些不进行基因治疗必然会死亡的严重疾病外,不再批准新的基因治疗试验。虽然该委员会没有同意该提案,但仍然无法使民众对基因治疗恢复信心。
基因治疗的时代真的来临了吗?
虽然基因治疗的试验遭到连续的失败,但那些成功的案例却时时提醒着人们,基因治疗应该在医学中占有一席之地。在安德森1990年的试验中存活的德西尔瓦在接受试验时,已经没有其它任何疗法能够对她起效,她也没能找到能和她配型的骨髓捐献者。按照当时医生的估计,她当时的生命已经极其有限。在接受了安德森的治疗6个月后,她的T细胞就恢复到正常水平。通过后续治疗,她一直健康地活到现在。
通过各种严格的试验,已经有一些基因疗法被批准上市。2003年,中国批准了世界上第一例基因治疗产品——今又生(Gendicine,重组腺病毒-p53抗癌注射液)。此后,又有一些基因治疗产品陆续被中国、欧盟和美国批准上市。
虽然相比于其它疗法,基因治疗的产品还太少,但得益于生物学近年来的突飞猛进,很多领域和基因治疗走到了一起。特别是免疫学和基因编辑技术的发展,产生了如CAR-T等新疗法。2017年,美国FDA正式批准了两种针对血液疾病的CAR-T疗法,分别是诺华的Kymriah和Kite 制药的Yescarta,以及一种针对眼科遗传病的疗法Luxturna。
前文提到的今年《新英格兰医学杂志》发表的针对β-地中海贫血症的治疗的成功无疑又为基因治疗领域增添了巨大信心。当一个又一个不治之症在基因治疗领域得到希望,我们有理由相信基因治疗的明天值得期待。
基因治疗的伦理困境
和其它临床治疗手段一样,基因治疗也面临着伦理的考验。但与其它治疗手段不同,基因治疗带来的结果可能是不可逆,甚至可能是遗传到下一代的风险。因此,传统治疗的伦理规范是否适用于基因治疗也是医学界和伦理学界至今尚不能完全解决的问题。
从安全性角度来说,所有临床试验都有安全风险,因此医学界允许在安全性试验中(I期临床试验)有一定的不良事件(如严重毒性反应)发生率,通常当1/3的受试者发生这种情况试验就会终止。在SCID-X1的试验中,有1/4的受试者发生了白血病。这个比例在传统试验中是完全可以接受的,但在基因治疗中这个比例受到了很大质疑。
在知情同意方面,由于绝大部分没有专业知识的受试者对基因治疗的原理无法准确理解,因而很难真正完全知晓其所承担的风险。另一个风险是由于很多基因治疗所针对的是严重的遗传疾病,因而通常需要在病人婴儿或儿童时期治疗,但此时是否做基因治疗的知情同意和选择将取决于其父母或监护人。父母或监护人是否有权为病人选择可能改变其体内部分细胞的基因目前也没有明确的共识。
医学界的另一担忧是基因治疗技术成熟后很可能被用于非治疗目的,就像整形外科原本是用于严重外伤等情况的矫正,而现在却被大量用于与医疗无关的整容。在动物实验中,通过改变基因来改变性状对生物学家已经是家常便饭。例如,在小鼠中表达一种能激活PPARδ的基因,可以使老鼠的耐疲劳能力极大提高,从而能够比正常老鼠跑更远的距离。这样的技术是否会被应用到体育甚至军事领域?这种担心可能有充分的理由,因为已经有报道在运动员中使用重组的EPO(红细胞生成素)基因来增强血液含氧量。如果人类可以为自己或者下一代“定制”优良的基因,是否会造成“基因不平等”?虽然现有伦理还不允许对人类实施这种“基因增强”操作,但技术的发展是否会突破现有伦理仍然是值得思考和担忧的问题。
结语
1996年,美国国立卫生研究院的顾问委员会曾经指出,人类对基因疗法背后的各种基础机制研究还不透彻,研究人员应当将目光放回实验室和基础研究。
20多年后的今天,我们已经开始摘取一些基础研究的硕果,而人们也认识到基础研究对基因治疗的重要性超过以往任何治疗手段。基因治疗作为一种全新疗法,随着技术的成熟将会为很多不治之症带来希望,必然会在医学领域大放异彩。
参考文献:
1. A. Biffi, Gene therapy as acurative option for beta-thalassemia, The New England journal of medicine 378(2018), no. 16, 1551-1552.
2. J.P.Gillet, B. Macadangdang, R.L. Fathke, M.M. Gottesman and C. Kimchi-Sarfaty, The development of gene therapy: From monogenic recessive disorders to complex diseases such as cancer, Methods in molecular biology 542 (2009), 5-54.
3. E.L.Tatum, Molecular biology, nucleic acids, and the future of medicine, Perspectives in biology and medicine 10 (1966), no. 1, 19-32.
4. H.M.Temin, Mixed infection with two types of rous sarcoma virus, Virology 13(1961), 158-163.
5. A.A.Thompson, M.C. Walters, J. Kwiatkowski, J.E.J. Rasko, J.A. Ribeil, S. Hongeng,E. Magrin, G.J. Schiller, E. Payen, M. Semeraro, D. Moshous, F. Lefrere, H.Puy, P. Bourget, A. Magnani, L. Caccavelli, J.S. Diana, F. Suarez, F. Monpoux,V. Brousse, C. Poirot, C. Brouzes, J.F. Meritet, C. Pondarre, Y. Beuzard, S.Chretien, T. Lefebvre, D.T. Teachey, U. Anurathapan, P.J. Ho, C. von Kalle, M.Kletzel, E. Vichinsky, S. Soni, G. Veres, O. Negre, R.W. Ross, D. Davidson, A.Petrusich, L. Sandler, M. Asmal, O. Hermine, M. De Montalembert, S.Hacein-Bey-Abina, S. Blanche, P. Leboulch and M. Cavazzana, Gene therapy in patients with transfusion-dependent beta-thalassemia, The New England journal of medicine 378 (2018), no.16, 1479-1493.
6. T.Wirth, N. Parker and S. Yla-Herttuala, History of gene therapy, Gene 525(2013), no. 2, 162-169.

话题:
0
推荐
财新博客版权声明:财新博客所发布文章及图片之版权属博主本人及/或相关权利人所有,未经博主及/或相关权利人单独授权,任何网站、平面媒体不得予以转载。财新网对相关媒体的网站信息内容转载授权并不包括财新博客的文章及图片。博客文章均为作者个人观点,不代表财新网的立场和观点。




 京公网安备 11010502034662号
京公网安备 11010502034662号 