撰文 | 周叶斌
● ● ●
2026年1月13日,印度卫生官员通报在该国第三大城市加尔各答附近,2名护士确诊感染尼帕病毒,截至1月27日,又有3名当地医护人员确诊,约百人处于隔离状态。泰国、尼泊尔等周边国家纷纷加强了机场筛查等防护措施。
“高病死率”、“医护感染”、“周边国家升级防控”等关键词的叠加下,一个问题迅速浮出水面:我们是否正在接近又一次会冲击日常生活的疫情?
如果从尼帕病毒本身的生物学特征与既往流行病学规律出发,其实不难得出结论:该病毒在可预见的未来仍会是局限在少数地区的“罕见传染病”。当然,这并不意味着此次印度疫情不值得关注,恰恰相反,它提供了一个重新理解新兴传染病风险的现实样本。
01
被研究近30年的新兴传染病
除少数传染病研究人员,尼帕病毒对大多数人来说极为陌生。这类病毒的出现地也往往距离我们非常遥远,再加上媒体报道渲染的极高病死率以及当地卫生部门、周边国家的如临大敌,很容易令人联想到近乎好莱坞电影的场景:某个不知名的地方突然出现了一个可怕的未知病原体,引发末日灾难。
不过,真相并非如此。尽管尼帕病毒属于新兴传染病,但它其实已被人类研究了近30年。印度当地以及周边国家的谨慎,是因为我们知道这个病毒有多危险,可另一方面,几十年的跟踪研究也让我们知道这个病毒的局限性,它不是能带来重大意外的黑天鹅。
尼帕病毒是一种RNA病毒,属于亨尼巴病毒属。1994年,科学家在澳大利亚发现了第一种亨尼帕病毒:亨德拉病毒。该病毒主要感染马匹,人通过接触病马后感染。尼帕病毒则是该属中第二种被鉴别出来的病毒。1998年,马来西亚当地养猪场暴发神秘脑炎,次年科学家发现了肇事者尼帕病毒。
两种病毒被发现时都因其极高的病死率引发全球关注。亨德拉病毒感染在马匹中的致死率可达75%,人感染后病死率接近60%。1998-99年马来西亚养猪场的尼帕病毒暴发,共有265人感染,108人死亡。世界卫生组织估计尼帕病毒感染病死率在40-75%之间。
上述病死率与著名的埃博拉病毒在同一级别,亨德拉病毒与尼帕病毒也毫不意外地被世界卫生组织列为重点病原体,被美国政府列为C类选择性制剂,即未来可能被用于大规模传播的新兴病原体。
但是,多年的跟踪研究以及这两种病毒的后续暴发案例,都显示它们的传染力较弱,有明显的地理局限性。
02
自然宿主决定的影响边界
和近年来多个新兴传染病相似,这两种亨尼帕病毒的自然宿主都是蝙蝠,具体而言是狐蝠属的果蝠。特殊的是,尽管过去几十年,它们在自然宿主的分布范围内反复出现向人类外溢,可每次都受传播能力限制,未能大规模扩散,显示出对自然宿主的高度依赖。
迄今,这两种病毒的感染病例不仅被限制在狐蝠属分布的范围内。而且亨德拉病毒感染均在澳大利亚东部,尼帕病毒暴发局限在东南亚与南亚的少数国家:马来西亚、新加坡、印度、孟加拉国。
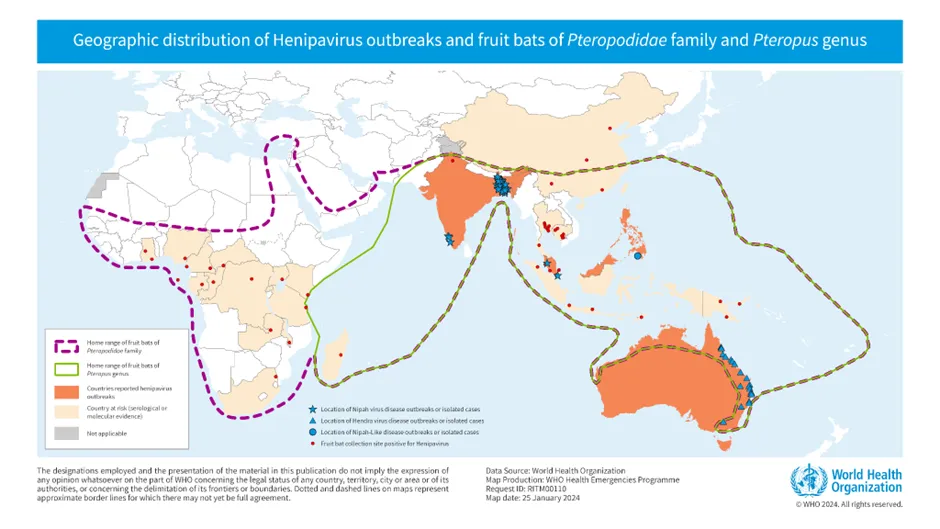
附图. 亨尼帕病毒暴发地区(橙色)均在狐蝠属果蝠分布范围(绿色虚线)内。来源:引文4
这种地理局限性与病毒传播方式密切相关。两种病毒的主要传播途径都是接触感染狐蝠的体液如唾液、排泄物。其中亨德拉病毒仅在澳大利亚的狐蝠属中有发现,限制了该病毒的影响范围。
人类也可能通过接触中间宿主或患者的体液而感染。1998—1999年马来西亚的尼帕疫情,便是人类在接触病猪后被感染;而此次印度疫情中,确诊者均为医护人员,感染途径推测与患者密切接触有关。但需要强调的是,在这些病例中,最初的源头仍然是狐蝠。例如,猪只很可能是因接触狐蝠排泄物而被感染。
尽管有证据表明尼帕病毒可以通过飞沫在人与人之间传播,但这通常需要非常近距离、密切的接触,其人传人能力明显有限。综合现有研究,尼帕病毒的基础再生数(R₀)被认为低于1,难以在人群中持续传播。但和亨德拉病毒类似,尼帕病毒稳定存在于南亚、东南亚的一些狐蝠种群里,导致当地存在持续的外溢风险。
03
已演变为地方病的尼帕感染
1998—1999年的马来西亚疫情,是人类首次系统认识尼帕病毒。当时除马来西亚外,新加坡因从马来西亚进口受感染的猪,也出现屠宰场工人感染。可在那次疫情后,尼帕病毒感染就只出现在印度、孟加拉国。更重要的是,在这两个国家,尼帕病毒已呈现出“地方病化”的特征,几乎每一到两年就会出现一次小规模暴发。
甚至在印度与孟加拉国内,尼帕病毒感染也异常集中。2001-2011年,孟加拉国,以及印度西北部与孟加拉国接壤的西孟加拉邦,几乎每年都出现尼帕病毒感染。这次疫情也是出现在印度的西孟加拉邦。而从2018年-2024年,尼帕病毒则几乎每年都出现在印度南部的喀拉拉邦。
这种在狭小地理区域内反复发生的外溢,说明当地狐蝠种群构成了一个相对稳定的病毒库,也提示某些人类行为可能放大了原本有限的感染风险。
一个典型的例子是南亚部分地区食用生椰枣汁的习俗。
椰枣是一类原产于中东与中亚的棕榈植物,被广泛引种到东南亚等地,除了富含糖与膳食纤维的果实可供食用,一些椰枣也有含糖量较高的树汁。在孟加拉国、印度的一些地方,人们会割开椰枣树皮,用瓦罐等容器接取椰枣汁。这些容器往往没有封盖,收集椰枣汁时人们也不会等在一旁。主要以果实、花蜜、树汁为食的狐蝠会被椰枣汁吸引,食用部分椰枣汁时留下唾液、排泄物,导致椰枣汁被尼帕病毒污染。
加热可以杀灭椰枣汁中的尼帕病毒,但非常不幸的是,食用生椰枣汁的习俗导致孟加拉、印度多次尼帕病毒暴发。此外,被狐蝠啃咬而带上唾液污染的水果,也能带来潜在的感染风险。值得注意的是,印度西孟加拉邦、孟加拉国的大部分尼帕疫情都出现在当地冬季,可能也与较低的气温有利于环境中的病毒存活更长时间有关。
04
风险极低的中国,与不能忽视的新兴传染病
综合尼帕病毒的传播方式、自然宿主分布以及既往暴发的地理格局,不难得出结论:这种病毒对中国的直接威胁并不高。
尽管中国南方也存在狐蝠属蝙蝠的分布,但迄今为止,国内尚未发现蝙蝠种群携带尼帕病毒。尼帕病毒历史上唯一一次跨国传播,发生在1998—1999年,当时病毒尚未被鉴定,新加坡在不知情的情况下进口了来自马来西亚的病猪。
考虑到尼帕病毒有限的传染力,它对我们中的大多数人都不会构成现实威胁。即便前往东南亚或印度部分地区旅行,只要注意饮食卫生,避免食用有动物啃咬痕迹的水果和食物,风险也可以有效规避。
但这并不意味着,尼帕病毒以及与之类似的新兴传染病可以被轻易忽视。
对印度西孟加拉邦而言,上一次本地尼帕疫情已是19年前;若将接壤的孟加拉国视作同一生态区域,上一次暴发也要追溯到15年前。这种“沉寂多年后的再现”,对早已淡忘这种病毒的当地民众而言,是一次明显的心理冲击,也提醒我们:新兴传染病往往并不会迅速消失,而是以低频率、长期存在的方式潜伏在特定生态位中。
同时,尽管尼帕病毒的传播力弱,但近年来的多次暴发中,人传人并非个例。本次印度疫情中确诊的医护人员正是因此暴露在风险之中。在这些高风险地区,需要提高医务人员和照护者的防护意识,不仅是为了避免更多悲剧,也是降低病毒在反复感染中逐步适应人群传播的可能性。
更值得警惕的是,虽然尼帕病毒和亨德拉病毒的已知流行范围相对有限,但近年来的研究不断修正我们对亨尼帕病毒属的认知。
2009年,科学家在非洲的果蝠身上鉴定出了新的亨尼帕病毒属成员。2025年,美国科学家在北美首次发现亨尼帕病毒。而去年6月,中国科学家在云南的蝙蝠中发现了与尼帕、亨德拉病毒基因组相似度在57-75%的两种新亨尼帕病毒。
这些发现并不意味着“下一次大流行已经在路上”,但它们清楚地表明人类正在一个更频繁接触未知病毒的时代中前行。
尼帕病毒带来的警示并不在于它会不会引发全球大流行,而在于提醒我们:在人与野生动物边界不断被压缩的世界里,新兴传染病的风险管理从来不是一次应急,而是一场需要长期投入、持续监测与理性判断的慢功夫。
参考文献:
[1] https://www.the-independent.com/asia/india/india-nipah-virus-outbreak-kolkata-cases-b2905473.html
[2] https://ukhsa.blog.gov.uk/2026/01/27/nipah-virus-what-is-it-where-is-it-found-and-how-does-it-spread/
[3] https://www.gov.uk/government/publications/outbreaks-under-monitoring-in-2026/outbreaks-under-monitoring-week-3-week-ending-18-january-2026
[4] https://cdn.who.int/media/images/default-source/health-topics/nipah-virus/geographical-distribution-nipah-2008.png?sfvrsn=b32e0557_9
[5] https://e.vnexpress.net/news/news/vietnam-issues-fruit-warning-after-india-reports-highly-fatal-nipah-virus-cluster-5010597.html
[6] https://www.contagionlive.com/view/new-virus-discovery-highlights-zoonotic-risks-in-north-america
[7] https://journals.plos.org/plospathogens/article?id=10.1371/journal.ppat.1013235
0
推荐




 京公网安备 11010502034662号
京公网安备 11010502034662号 